
Πολλές λοιμώξεις δεν προκαλούν συμπτώματα σε υγιείς ανθρώπους. Το ανοσοποιητικό σύστημα καταστέλλει τη δραστηριότητα του ιού, ως αποτέλεσμα της οποίας ένα άτομο γίνεται φορέας μόλυνσης. Ταυτόχρονα, η μετάδοση παθογόνων άλλων ανθρώπων συμβαίνει ακόμη και με πλήρη κλινική πηγή, καθώς τα ιικά σωματίδια περιέχονται στα βιολογικά υγρά του ασθενούς. Η κρυμμένη πορεία της λοίμωξης μπορεί να είναι η κύρια αιτία μιας σημαντικής εξάπλωσης της νόσου: οι ασθενείς δεν υποβάλλονται σε εξέλιξη εγκαίρως και συνεχίζουν να μολύνουν ασυνείδητα.
Ο ιός του ανθρώπινου θηλώματος (HPV) μπορεί να ονομαστεί ένα εξαιρετικό παράδειγμα ενός κρυμμένου μολυσματικού παράγοντα. Οι περισσότεροι άνθρωποι μολύνονται με τουλάχιστον έναν τύπο HPV καθ 'όλη τη διάρκεια της ζωής, αλλά οι κλινικές εκδηλώσεις της νόσου δεν εμφανίζονται σε όλες τις περιπτώσεις. Οι γιατροί αποδίδουν αυξημένο κίνδυνο σχηματισμού κακοήθους όγκου σε απομακρυσμένες επιπλοκές της λοίμωξης. Επιπλέον, οι ασθενείς που πάσχουν από ανοσοανεπάρκεια συχνά έχουν τόσο αρνητική συνέπεια της νόσου. Τα θεματικά φάρμακα συμβάλλουν στην καταστολή των συμπτωμάτων της λοίμωξης από HPV. Συνιστάται επίσης έγκαιρος εμβολιασμός.
Περισσότερα για την ασθένεια
Ο ιός του ανθρώπινου θηλώματος είναι το παθογόνο της λοίμωξης που επηρεάζει το δέρμα και τις βλεννογόνες μεμβράνες των οργάνων. Η κύρια εκδήλωση της νόσου είναι η ανάπτυξη νεοπλάσματος στην περιοχή του ατόμου, τα γεννητικά όργανα της στοματικής κοιλότητας και του λαιμού. Σε ορισμένες περιπτώσεις, σχηματίζονται αιχμηρά θηλώματα σε μη ειδικά θέσεις, όπως το δέρμα των κατώτερων και των άνω άκρων. Ο εντοπισμός των κονδυλωμάτων εξαρτάται από τον τύπο HPV. Στους περισσότερους ανθρώπους, η λοίμωξη οδηγεί σε κρυμμένη μεταφορά λοίμωξης, ωστόσο, με μείωση της ανοσίας, ο ιός αρχίζει να δείχνει τη μολυσματικότητα του. Σε ορισμένες περιπτώσεις, τα ανοσοκατασταλτικά κύτταρα καταστρέφουν ανεξάρτητα το παθογόνο εντός 3-6 μηνών μετά την εισβολή του στο σώμα.
Η λοίμωξη από τον HPV είναι η πιο κοινή σεξουαλικά μεταδιδόμενη ασθένεια. Ένας τέτοιος δείκτης μπορεί να εξηγηθεί από την υψηλή μολυσματικότητα του ιού και την ασυμπτωματική ροή της παθολογίας στους περισσότερους ανθρώπους. Η χρήση προφυλακτικών δεν αποφεύγει πάντα τη μόλυνση, οπότε ο ασθενής μπορεί να συνεχίσει να διαδίδει τον ιό ακόμη και με προστατευμένες σεξουαλικές επαφές. Ταυτόχρονα, οι εμπειρογνώμονες ανέπτυξαν αποτελεσματικά εμβόλια που εμποδίζουν την ανάπτυξη μιας ογκογονικής μορφής HPV. Η ανοσοποίηση εμφανίζεται σε κορίτσια στην εφηβεία, αφού η προστασία από τον ιό πρέπει να ενσταλαχθεί πριν από την πρώτη σεξουαλική επαφή.
Χαρακτηριστικά του ιού
Ο ιός του ανθρώπινου θηλώματος είναι παθογόνο που περιέχει DNA. Σε αντίθεση με τα βακτήρια και άλλους μικροοργανισμούς, οι ιοί μπορούν να δείξουν τη δραστηριότητά τους μόνο μετά την εισαγωγή του κλουβιού και στην ενσωμάτωση των δικών τους γενετικών πληροφοριών στον πυρήνα. Μετά από αυτό, το προσβεβλημένο κύτταρο αρχίζει να συνθέτει τις πρωτεΐνες που είναι απαραίτητες για τη συναρμολόγηση των ιικών σωματιδίων. Σχεδόν όλοι οι εκπρόσωποι της οικογενειακής επίθεσης του θηλώματος μόνο ένας τύπος οργανισμού και η λοίμωξη από HPV μπορεί να εμφανιστεί μόνο στους ανθρώπους.
Οι επιστήμονες γνωρίζουν περισσότερα από 600 στελέχη (τύπους) του ιού του ανθρώπινου θηλώματος, τα οποία διακρίνονται από γενετικές πληροφορίες. 40 τύποι HPV προκαλούνται από διάφορες μορφές βλάβης στις βλεννώδεις μεμβράνες και το δέρμα. Ταυτόχρονα, η ταξινόμηση του βαθμού ογκογονικότητας των στελεχών είναι σημαντικής κλινικής σημασίας. Έτσι, ο καρκίνος του τραχήλου της μήτρας στις γυναίκες εμφανίζεται συχνότερα με εισβολή των HPV 16 και 18. Αυτοί οι μολυσματικοί παράγοντες δεν εκδηλώνονται πάντοτε από τις αλλαγές του δέρματος.
Το HPV είναι εντυπωσιακό στο βασικό στρώμα του επιθηλίου. Το παθογόνο μπορεί να υπάρχει με τη μορφή ενός επεισοδίου που δεν σχετίζεται με το κυτταρικό DNA ή μια ολοκληρωμένη μορφή που σχετίζεται με το κυτταρικό γονιδίωμα. Είναι ο ολοκληρωμένος ιός παράγει τις απαραίτητες πρωτεΐνες και προκαλεί κλινικές εκδηλώσεις της νόσου. Η ζωή του HPV στο σώμα δεν είναι άμεση αιτία κακοήθης εκφυλισμού ιστών, ωστόσο, η μεταφορά του ιού αυξάνει τον κίνδυνο των παραγόντων κινδύνου για τον καρκίνο.
Μέθοδοι λοίμωξης
Ο ιός βρίσκεται στα βασικά επιθηλιακά κύτταρα, έτσι ώστε κάθε μικροτραύμα του δέρματος και των βλεννογόνων να αυξήσουν τον κίνδυνο μόλυνσης. Στις περισσότερες περιπτώσεις, ο HPV μεταδίδεται με κολπική, πρωκτική ή στοματική σεξουαλική επαφή. Το προφυλακτικό μπορεί να ασφαλιστεί μόνο από το τμήμα της επιφάνειας του δέρματος, ωστόσο, τα ιικά σωματίδια μπορούν ακόμα να διεισδύσουν στο σώμα μέσω άλλων καλύμματος. Η παρουσία των κονδυλωμάτων των γεννητικών οργάνων προδιαθέτει στη μετάδοση του παθογόνου, αλλά το εξωτερικά άθικτο δέρμα του φορέα της νόσου είναι επίσης πηγή HPV.
Άλλες διαδρομές μετάδοσης
- Μόλυνση του παιδιού κατά τη διάρκεια του τοκετού. Τα παιδιά εμφανίζονται πιο συχνά ήττες του αναπνευστικού συστήματος
- Ανεξάρτητη μεταφορά του ιού από το ένα μέρος του σώματος στο άλλο
- Η γενική χρήση αντικειμένων προσωπικής υγιεινής, συμπεριλαμβανομένων ξυράφια, οδοντόβουρτσες και πετσέτες
- Μετάγγιση αίματος. Πρόσφατες μελέτες επιβεβαίωσαν τη δυνατότητα μόλυνσης μετάγγισης.
- Χειρουργικές παρεμβάσεις σε μη -τετραπλή συνθήκες
Παρά τις διάφορες αιτίες της ιογενούς εισβολής, μόνο η σεξουαλική πορεία της λοίμωξης από HPV είναι κλινική. Άλλες πηγές λοίμωξης χαρακτηρίζονται από χαμηλό κίνδυνο παθογόνου παθογόνου.
Παράγοντες κινδύνου
Εκτός από τους άμεσους τρόπους μετάδοσης του HPV, είναι επίσης απαραίτητο να ληφθεί υπόψη ο ρόλος των παραγόντων κινδύνου. Μιλάμε για τα χαρακτηριστικά ενός ανθρώπινου τρόπου ζωής και ορισμένων φυσικών καταστάσεων.
Βασικοί παράγοντες κινδύνου για τη μόλυνση
- Ένας μεγάλος αριθμός σεξουαλικών εταίρων. Ακόμη και με ασφαλές σεξ, μια ενεργή σεξουαλική ζωή αργά ή γρήγορα οδηγεί σε λοίμωξη.
- Ηλικία. Οι κονδυλωμάτων των γεννητικών οργάνων στις περισσότερες περιπτώσεις ανιχνεύονται σε εφήβους και νεαρούς ασθενείς, ενώ τα κονδύλια της στοματικής κοιλότητας και του αναπνευστικού συστήματος είναι χαρακτηριστικά των παιδιών.
- Εξασθενημένο ανοσοποιητικό σύστημα. Οι ασθενείς που πάσχουν από λοίμωξη από τον ιό HIV ή αποκτηθείσα ανοσοανεπάρκεια είναι σε μεγάλο βαθμό κίνδυνος εισβολής του ιού. Επίσης, ο HPV εκδηλώνεται συχνότερα με συμπτωματικά μετά τη μεταμόσχευση οργάνων.
- Βλάβη στο δέρμα και τις βλεννώδεις μεμβράνες. Οι μικροτραμίνες διευκολύνουν τη διείσδυση του ιού στο βασικό στρώμα του επιθηλίου.
- Το κάπνισμα και ο αλκοολισμός. Οι κακές συνήθειες αποδυναμώνουν τη δραστηριότητα της ανοσίας.
- Λοιμώξεις από το Venate.
Επιπλέον, οι έγκυες γυναίκες περιλαμβάνονται στον κίνδυνο μόλυνσης. Πρέπει να θυμόμαστε ότι η εξάλειψη των παραγόντων προδιάθεσης για την ασθένεια είναι αποτελεσματική προληπτική τακτική.
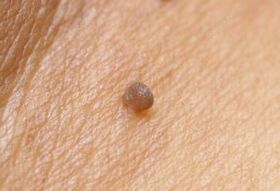
Κλινικό ρεύμα
Η περίοδος επώασης που προηγείται των συμπτωματικών εκδηλώσεων της νόσου μπορεί να διαρκέσει για αρκετούς μήνες ή όχι. Σε ανοσοκατασταλτικούς ασθενείς, το σώμα μπορεί να καταστρέψει τη μόλυνση κατά τη διάρκεια αυτής της περιόδου, αλλά η αυθόρμητη εξάλειψη του παθογόνου δεν εμφανίζεται πάντα. Ένα άτομο μπορεί να μολυνθεί ταυτόχρονα με διάφορα στελέχη του ιού. Τα σημάδια της λοίμωξης από HPV εμφανίζονται όταν εκτίθενται σε δυσμενείς παράγοντες που αποδυναμώνουν την ανοσολογική προστασία των ιστών. Λόγω της υποτροπιάζουσας πορείας, το κονδυλωτό εξαφανίζεται περιοδικά και σχηματίζεται ξανά. Οι ογκολογικές επιπλοκές των λοιμώξεων μπορούν να αναπτυχθούν για αρκετές δεκαετίες.
Πιθανές συνέπειες της νόσου:
- Καρκίνωμα του τραχήλου της μήτρας - κακοήθη νεοπλάσματα επιθηλιακού ιστού. Αυτός ο τύπος ογκολογίας συνδέεται μόνο με τον ιό του ανθρώπινου θηλώματος. Με τον έγκαιρο εμβολιασμό, ο κίνδυνος ογκογένεσης μειώνεται.
- Φυτικό καρκίνωμα της πρωκτικής οπής. Μια τέτοια επιπλοκή μπορεί να συμβεί σε άνδρες και γυναίκες. Τα πρώτα συμπτώματα του καρκίνου του πρωκτού περιλαμβάνουν αιμορραγία και κνησμό του δέρματος.
- Παραβίαση της ούρησης λόγω απόφραξης της ουρήθρας από το κονδυίο.
- Κακοήθη αναγέννηση των κονδυλωμάτων στο λαιμό και στην στοματική κοιλότητα.
Ο καρκίνος του τραχήλου της μήτρας είναι μία από τις πιο συνηθισμένες αιτίες του θανάτου των γυναικών. Δεδομένου ότι αυτή η ασθένεια συνδέεται με την ιογενή εισβολή, είναι απαραίτητη η τακτική εξετάσεις σε έναν γυναικολόγο. Τα σύγχρονα εμβόλια προστατεύουν τις γυναίκες από τους πιο ογκογόνους τύπους HPV.
Διάγνωση
Οι γυναικολόγοι, οι ουρολόγοι, οι βινεολόγοι και οι δερματολόγοι ασχολούνται με την εξέταση από τον Condil. Κατά τη διάρκεια του αρχικού ραντεβού, ο γιατρός θα ζητήσει από τον ασθενή να καταγγελίες, να συλλέξει αναμητικά δεδομένα και να διεξάγει επιθεώρηση των σχηματισμών του δέρματος. Συνήθως, οι εκδηλώσεις HPV εντοπίζονται εύκολα, ωστόσο, πρέπει να αποκλειστούν και άλλες ασθένειες. Γι 'αυτό, ο ειδικός θα συνταγογραφήσει οργανική και εργαστηριακή έρευνα.
Οι απαραίτητες διαγνωστικές μεθόδους:
- Οργανική εξέταση του κόλπου και του τραχήλου (κολποσκόπηση). Μια τέτοια μελέτη διεξάγεται αναγκαστικά για την εξέταση του καρκίνου του τραχήλου της μήτρας. Κατά τη διάρκεια της εξέτασης, ο γιατρός μπορεί να ανιχνεύσει πολλαπλά θηλώματα και περιοχές επιθηλιακής δυσπλασίας.
- Βιοψία - Λήψη υλικού ιστού στην περιοχή των αλλαγών του δέρματος ή του βλεννογόνου. Μια κυτταρολογική μελέτη του δείγματος σας επιτρέπει να εντοπίσετε κακοήθη κύτταρα.
- Αλυσιδωτή αντίδραση πολυμεράσης - Η ανίχνευση ιικών σωματιδίων HPV στο σώμα. Η διεξαγωγή αυτής της δοκιμής δίνει στον γιατρό την ευκαιρία να προσδιορίσει το στέλεχος του παθογόνου και το ιικό φορτίο.
- Η δοκιμή Digene είναι μια ανίχνευση υψηλής ακρίβειας του DNA των ογκογονικών στελεχών του ιού του ανθρώπινου θηλώματος. Η μελέτη χρησιμοποιείται ως αξιόπιστος έλεγχος.
Φαρμακευτική αγωγή
Τα αναπτυγμένα παρασκευάσματα κατά της λοίμωξης από τον HPV μπορούν να εξαλείψουν μόνο τα συμπτώματα της νόσου και να αποτρέψουν τις δυσπλασίες των ιστών. Η πλήρης εξάλειψη του ιού που χρησιμοποιεί φαρμακευτική θεραπεία είναι αδύνατη. Οι προφορικοί και τοπικοί παράγοντες συνταγογραφούνται σε περίπτωση υψηλού κινδύνου ογκογένεσης, ανοσοανεπάρκειας και άλλων δυσμενών συνθηκών. Εάν ο ιός δεν εκδηλώνεται με εξωτερικές αλλαγές, γενικά γενικά προληπτικά μέτρα.
Πιθανά ραντεβού
- Σαλικυλικό οξύ για την απομάκρυνση των κονδυλωμάτων. Δεν χρησιμοποιείται για την επεξεργασία του δέρματος του προσώπου και των γεννητικών οργάνων.
- Κρέμες και αλοιφές που περιέχουν ανοσοδιαμορφωτικούς παράγοντες.
- Podofilo - Μια αλοιφή με κυτταροστατικό αποτέλεσμα. Η εφαρμογή του φαρμάκου στο επηρεαζόμενο δέρμα οδηγεί στην καταστροφή παθογόνων στοιχείων.
- Τριχλαοξικό οξύ για χημική καυτηρίαση γενικών και γεννητικών κονδυλωμάτων. Μπορεί να προκαλέσει τοπική ενότητα.
Τα αναφερόμενα φάρμακα θα πρέπει να χρησιμοποιούνται μόνο υπό ιατρικό έλεγχο. Μετά την αφαίρεση των κονδυλωμάτων, η λοίμωξη από HPV μπορεί να εκδηλωθεί ξανά και ακόμη και να εξαπλωθεί σε άλλες περιοχές.
Χειρουργική θεραπεία
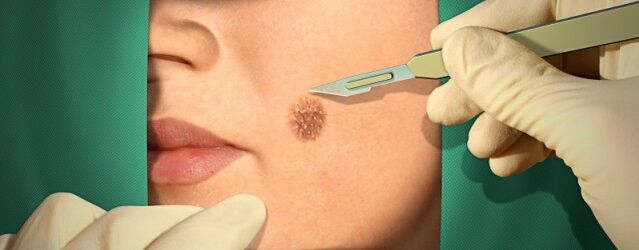
Ο γιατρός μπορεί να προσφέρει στους ασθενείς χειρουργικές και ελάχιστα επεμβατικές μεθόδους αφαίρεσης των κονδυλωμάτων. Συνήθως, τέτοιες μέθοδοι δεν προκαλούν επιπλοκές, αλλά τις πρώτες ημέρες μετά την παρέμβαση, μπορεί να εμφανιστεί αιμορραγία των ιστών.
Τύποι παρέμβασης:
- συνηθισμένη χειρουργική εκτομή.
- κατάψυξη με υγρό άζωτο που ακολουθείται από καταστροφή των προσβεβλημένων ιστών.
- ηλεκτρική πήξη ·
- απομάκρυνση των θηλώνων με λέιζερ.
- Χρησιμοποιώντας ένα "μαχαίρι" ραδιοφωνικού κύματος.
Όλες οι διαδικασίες διεξάγονται υπό τοπική αναισθησία. Ο ειδικός θα επιλέξει την ασφαλέστερη μέθοδο για τη θεραπεία του κονδύλου.
Πρόβλεψη
Η πορεία της λοίμωξης του θηλώματος εξαρτάται από την ανοσολογική κατάσταση του ασθενούς και ένα συγκεκριμένο στέλεχος του ιού. Περίπου το 30% του πληθυσμού έχει αυθόρμητη εξάλειψη του παθογόνου που προκαλείται από ενεργό ανοσία. Συμπτωματικά η ασθένεια συχνά εκδηλώνεται σε έγκυες γυναίκες, παιδιά, ηλικιωμένους και ασθενείς με ανοσοανεπάρκεια.
Η λοίμωξη από τον HPV χαρακτηρίζεται από μια επαναλαμβανόμενη πορεία. Τα σχηματισμένα θηλώματα μπορούν σταδιακά να εξαφανιστούν ή να εξαπλωθούν στο γειτονικό δέρμα. Τα ογκογόνα στελέχη του ιού επηρεάζουν συχνότερα την βλεννογόνο μεμβράνη του τραχήλου και η προκύπτουσα επιθηλιακή δυσπλασία ενισχύει την επίδραση των παραγόντων κινδύνου κακοήθους εκφυλισμού ιστού, όπως το κάπνισμα και η χρήση αντισυλληπτικών από του στόματος. Ο όγκος μπορεί να σχηματίσει 10-20 χρόνια μετά την εισβολή του ιού στο σώμα.
Πρόληψη
Η πιο αξιόπιστη μέθοδος πρόληψης είναι η πρώιμη ανοσοποίηση. Το εμβόλιο Gardasil, που περιέχει πρωτεΐνες ιού και βοηθητικά συστατικά, είναι αποτελεσματικό έναντι των τύπων HPV 6, 11, 16 και 18. Εάν ο εμβολιασμός πραγματοποιείται σε νεαρή ηλικία μέχρι την πρώτη σεξουαλική επαφή, ο κίνδυνος της επακόλουθης ανάπτυξης του καρκίνου του τραχήλου της μήτρας σε μια γυναίκα δεν υπερβαίνει το 1%.
Πρόσθετη πρόληψη:
- χρήση προφυλακτικών ·
- σεξουαλική επαφή μόνο με αξιόπιστους εταίρους.
- διεξοδική προσωπική υγιεινή.
- Γυναικολογική εξέταση τουλάχιστον μία φορά το χρόνο.























